E IL RUOLO DELL’ALIMENTAZIONE
Dott.ssa Emanuela Simone PhD
Il titolo già ci suggerisce una condizione intestinale particolare: quando si pensa al tratto gastro intestinale, si immagina un tubo che originando dalla bocca arriva fino al retto e quindi all’ano. Un lungo percorso che ci consente la digestione degli alimenti e l’espulsione degli elementi di scarto come feci.
In realtà l’intestino è molto più di questo, basti pensare che è denominato “secondo cervello” e che in esso risiede il 70 % del sistema immune.
La sua complessa struttura consente di formare una barriera che da un lato permette l’assorbimento delle sostanze nutritive e la regolazione elettrolitica, dall’altro evita la penetrazione di agenti tossici o microrganismi patogeni pur consentendo la sopravvivenza della flora batterica. Quando l’integrità della barriera è compromessa, si parla di “Leaky gut”, o intestino permeabile o intestino a scolapasta (come dico io)
Così il passaggio di elementi indesiderati, tra i quali piccoli frammenti di cibo non del tutto digeriti, microrganismi ecc, genera una situazione di infiammazione che si ripercuote a livello sistemico.
LA BARRIERA INTESTINALE
L’intestino non è quindi semplicemente un tubo ma la capacità di barriera si sviluppa su più livelli (immagine 1):
Livello I : Barriera Fisica
La capacità di fungere da barriera selettiva avviene primariamente per la presenza delle cellule intestinali (denominate enterociti) che insieme ad altre cellule intestinali (le mucipare, le cellule di Paneth, le cellule M, le enteroendocrine, cup cells, and tuft cells) formano un “pavimento”. Possiamo immaginare queste cellule come dei mattoni forati uno di fianco all’altro. Attraverso i fori passano in maniera selettive le sostanze nutritive (passaggio transcellulare), ma non solo, questi “mattoni” sono tenuti ai lati da dei tiranti, le Giunzioni strette, formate da proteine (occludine, zonuline, claudine, molecole di adesione) la cui presenza regola il passaggio di ulteriori sostanze (passaggio paracellulare).
Della componente fisica fa parte anche il muco prodotto dalle cellule intestinali stesse che fa da interfaccia tra l’epitelio e la flora batterica. È come se sul pavimento di mattoni, ci fosse la presenza di un gel sopra cui è adesa la popolazione di microrganismi “buoni”. Un gel composto da zuccheri, anticorpi, enzimi, lattoferrina, in grado di nutrire il microbiota e il cui spessore è regolato dai microrganismi stessi.
Livello II : Barriera Biochimica
Questa è costituita proprio dalla presenza di molecole, ad azione antimicrobica nel lume intestinale e nel gel di muco, che formano una rete in grado di ridurre il carico di batteri che colonizzano l’intestino, limitando anche le possibilità di contatto tra gli antigeni e le cellule ospite.
Livello III : Barriera Immunologica
Questo livello di difesa è dato dalla organizzazione del sistema immunitario alla base delle cellule intestinali, dal lato basale, dove le cellule B e T, con le cellule dendritiche, e i neutrofili regolano la risposta immunitaria producendo anticorpi e secernendo citochine. In realtà la capacità immunologica inizia già nel lume dove vi è la presenza di immunoglobuline di tipo A e da cellule (GAPs) in grado di “avvertire” la presenza di patogeni evitando che passino dal lato del lume intestinale verso la parte basale.
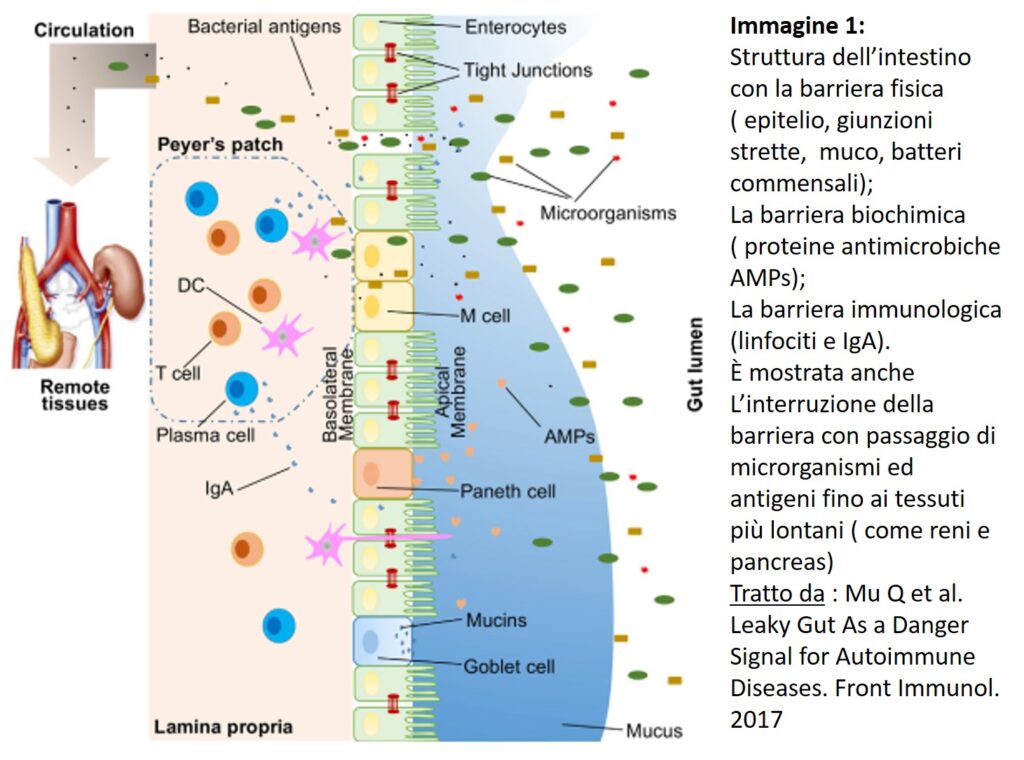
C’è quindi un delicato equilibrio che regola la capacità di difesa verso elementi dannosi e la tolleranza verso ciò che è innocuo. Quando però uno dei livelli della barriera è alterato, è come se si creassero dei buchi tra i “mattoni del pavimento che non vengono più tenuti insieme adeguatamente dai tiranti” La condizione di leaky Gut permette così il passaggio dal lume intestinale verso la parte basale di batteri anche commensali “buoni”, dei loro prodotti metabolici, di frammenti vari tra i quali piccole frazioni alimentari, con alterazione delle popolazioni microbiche e attivazione del sistema immune.
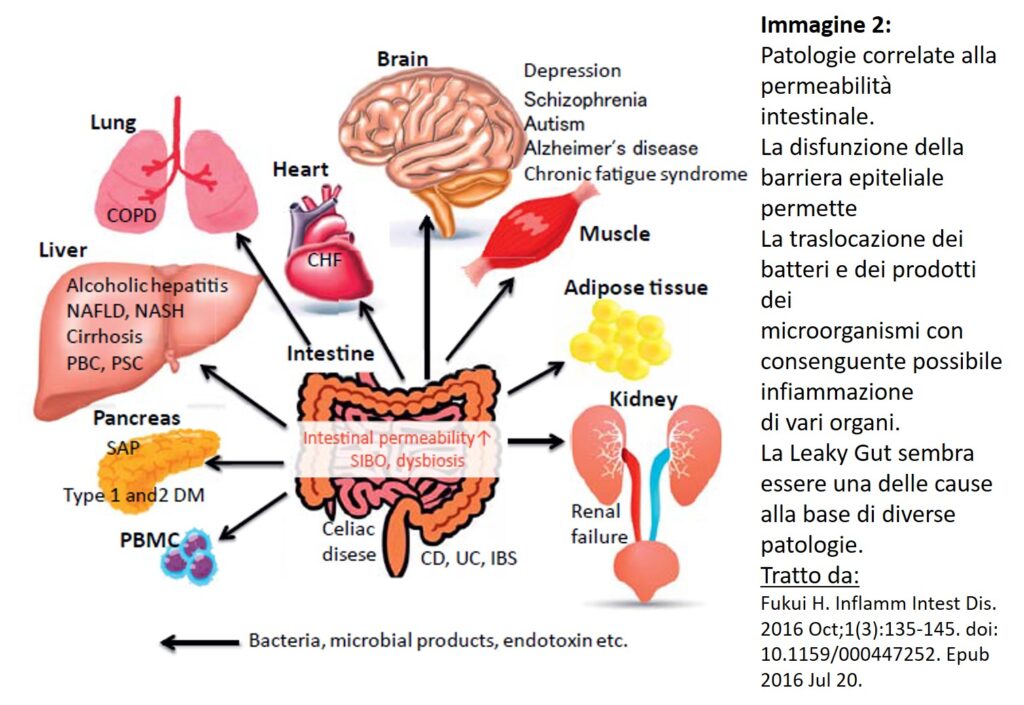
Tutto ciò è stato correlato a patologie non solo proprie del sistema Gastrointestinale come la sindrome del colon irritabile e la Celiachia ma anche altre patologie: Diabete I, Lupus, Patologie della pelle, patologie Epatiche e del SNC ( Depressione, alzheimer, autismo) (immagine 2)
Per la correlazione autismo – intestino permeabile puoi leggere l’articolo https://www.scienzintasca.it/la-correlazione-esistente-fra-il-microbiota-intestinale-alterato-lalterata-permeabilita-intestinale-e-lautismo/
ALIMENTI NELLA LEAKY GUT
Il cibo non è solo fonte di nutrienti ma modula le funzioni fisiologiche del corpo e questo è specialmente vero nell’intestino, dove il cibo e i suoi nutrienti interagiscono continuamente con gli elementi del sistema gastrointestinale regolandone le attività di trasporto, la permeabilità, l’espressione di enzimi, le funzioni immunitarie e la composizione del microbiota.
Le giunzioni strette (i tiranti tra i mattoni sopra descritti), come detto, sono formate da una rete di proteine (occludine, zonuline, claudine ecc). Queste strutture non sono fisse ma dinamiche e la loro “forma” è indotta da stimoli interni ed esterni all’organismo.
Tra le componenti alimentari, l’aminoacido glutammina è in grado di migliorare la funzionalità della barriera prevenendo anche gli effetti distruttivi dell’alcool sulla barriera stessa. Allo stesso modo alcuni frammenti proteici derivati dai latticini, le β-caseine e le β-lattoglobuline, la vitamina D, i flavonoidi quercitina, miricetina, kaempferolo, agendo sulle proteine delle giunzioni, riducono la permeabilità rinforzando la barriera intestinale.
Altri elementi quali l’alcool, la carenza di zinco, acidi grassi a catena media (acido caprico e laurico), il chitosano, possono contribuire all’aumento della permeabilità intestinale.
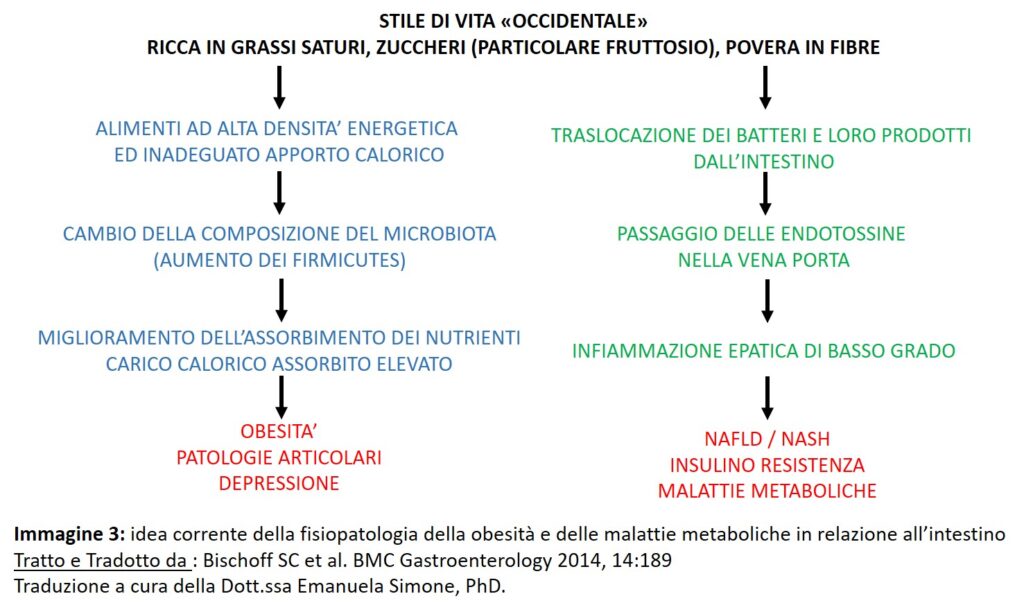
L’obesità, dovuta allo stile di vita occidentale con la così detta “western diet”, ricca in grassi saturi e zuccheri raffinati, altera la barriera intestinale e la composizione microbiota.
Le patologie metaboliche collegate alla obesità come la il fegato grasso, il diabete 2, potrebbero originare proprio dalla infiltrazione dei microrganismi e dei loro prodotti, endotossine, attraverso la barriera danneggiata con attivazione di una infiammazione continua ma di bassa entità che può arrivare ad altri organi quali fegato, muscoli, cuore (immagine3).
Negli ultimi anni sta sempre più emergendo quindi la necessitò di capire come modulare e riparare la danneggiata permeabilità intestinale tramite uso di pro e prebiotici, protocolli alimentari come la FODMAP, uso di immuno-modulatori, flavonoidi, acidi grassi a catena corta.
COME SI MISURA LA PERMEABILITA’ DELLA BARRIERA INTESTINALE
Per la valutazione della integrità dell’intestino si ricorre a test che ricerchino nelle urine, nelle feci, nel sangue, molecole che normalmente non oltrepassano la barriera (determinati zuccheri o endotossine di batteri) o che provengono dalla attività del sistema immunitario attivato localmente nell’intestino. Seppur esistano diverse analisi che si possono effettuare, solo poche sono quelle solitamente utilizzate:
–Test degli zuccheri : Questo si basa sulla somministrazione di determinati zuccheri quali lattulosio, mannitolo, Saccarosio, Sucralosio, in grado di penetrare la barriera in modo selettivo in base alla loro dimensione. Molecole piccole, come il mannulosio, passano l’intestino anche se esso è integro; molecole più grandi non passano la barriera, a meno che essa non sia danneggiata. La presenza di essi nelle urine, il loro rapporto, è indice non solo dello stato intestinale ma da indicazione anche di quale regione sia alterata.
Il lattulosio rappresenta lo stato di permeabilità dell’intestino tenue, è infatti degradato dai batteri del colom; Il sucralosio e l’eritritolo danno indicazione dello stato del colon in cui normalmente passano indisturbati; il saccarosio dà la valutazione della permeabilità dello stomaco e del duodeno, regione intestinale dove e solitamente degradato dalle saccarasi.
–Calprotectina Fecale: Come già detto i danni della barriera intestinale causano infiammazione con attivazione del sistema immunitario. I neutrofili attivati ed infiltrati nella mucosa possono essere individuati tramite la presenza dei loro prodotti nelle feci, tra esse quello più promettente è la calprotectina. Una proteina rilasciata dai neutrofili con attività antiproliferativa e antimicrobica.
CONCLUDENDO
Abbiamo quindi visto come l’intestino sia un complesso organo che svolge varie funzioni sia assorbitive che protettive e per poterlo fare si avvale di una barriera sviluppata su tre livelli. L’alterazione della sua integrità coinvolge patologie sia dell’intestino stesso fino alle patologie metaboliche e quelle autoimmuni. Si sta sempre più approfondendo gli interventi per ripristinare la barriera intestinale dopo anche la valutazione del suo stato grazie agli esami a disposizione.
RIFERIMENTI BIBLIOGRAFICI:
- Bischoff SC, Barbara G et al. Intestinal permeability–a new target for disease prevention and therapy. BMC Gastroenterol. 2014 Nov 18;14:189. doi: 10.1186/s12876-014-0189-7.
- Mu Q, Kirby J et al. Leaky Gut As a Danger Signal for Autoimmune Diseases. Front Immunol. 2017 May 23;8:598. doi: 10.3389/fimmu.2017.00598. eCollection 2017.
- De Santis S, Cavalcanti E et al. Nutritional Keys for Intestinal Barrier Modulation. Front Immunol. 2015 Dec 7;6:612. doi: 10.3389/fimmu.2015.00612. eCollection 2015.
- Fukui H. Increased Intestinal Permeability and Decreased Barrier Function: Does It Really Influence the Risk of Inflammation? Inflamm Intest Dis. 2016 Oct;1(3):135-145. doi: 10.1159/000447252. Epub 2016 Jul 20.
- Arrieta MC, Bistritz L, Meddings JB. Alterations in intestinal permeability. Gut. 2006 Oct;55(10):1512-20.






